L’OMS définit les soins de santé primaire comme étant des soins de santé essentiels fondés sur des méthodes et des techniques pratiques, scientifiquement valables et socialement acceptables, rendus universellement accessibles à tous les individus et à toutes les familles de la communauté avec leur pleine participation et à un coût que toute communauté ou tout pays peut assumer. Ils sont le premier contact de l’individu, des familles et de la communauté avec le système national de santé (déclaration Alma – Ata, 1978)1.
Les services en soins de santé primaires sont offerts par des médecins spécialisés en médecine interne générale, en pédiatrie et en médecine familiale, des infirmières, des agents de santé communautaire et d’autres professionnels de la santé. Des analyses (réalisées entre 1985 et 1995) ont prouvé que les médecins en soins de santé primaire avaient un grand rôle dans la diminution de toutes les causes de mortalité et que les médecins de famille avaient une participation assez considérable dans ce résultat1. Aussi des études ont démontré que la formation de médecins de famille était profitable pour le système de santé, car moins couteuse et de très haute qualité2.
Dans sa politique nationale de santé, le gouvernement haïtien a fait valoir la santé pour tous. De ce fait, si l’on veut atteindre cet objectif d’équité, nous avons encore plus intérêt à contribuer au développement de cette spécialité médicale dans notre pays.
La Médecine Familiale (M.F.) est la spécialité médicale qui
fournit des soins continus et intégrés à l’individu et à la famille.
Elle prône l’approche biopsychosociale et sa sphère
d’action s’étend à tous les âges, à tous les sexes, à tous les
organes et à toutes les maladies3.
Elle est le premier contact de l’individu avec le système de
soins, elle fait la coordination des soins, elle prône l’approche
centrée sur le patient et une bonne relation médecin
– patient, elle offre des soins continus et longitudinaux,
elle fait la promotion de la santé et éducation des patients,
elle a aussi une responsabilité spécifique de santé publique
dans la communauté et adresse une réponse appropriée aux problèmes de santé dans toute leur dimension2.
Les constatations faites dans certains pays comme le Canada,
les USA, le Venezuela, Cuba pour ne citer que cela, ont
permis de voir que l’instauration de départements académiques
et de spécialité clinique de médecine familiale est
d’une importance capitale pour l’exercice de soins de santé
primaire accessible, effective et complète à la population2.
D’où l’objectif de l’installation de ce programme à Saint-
Marc.
En Janvier 2012, à l’hôpital St Nicolas de St Marc fut inauguré
le deuxième programme de résidence en médecine familiale
du pays. Programme coordonné par le Ministère de
la Sante Publique et de la Population (MSPP), la Faculté de
Médecine de l’Université d’Etat d’Haïti (UEH), Zanmi Lasante/
Partners in Health (ZL/PIH) et l’Ecole de Médecine
de l’Université de Harvard. Ce programme de résidence est
maintenant à sa troisième promotion avec un effectif de 17
résidents, qui font des rotations dans les services de base et
certains services spécialisés dont l’orthopédie et la réhabilitation
tout en mettant l’emphase sur l’aspect biopsychosocial
de la prise en charge des patients.
L’hôpital St Nicolas (HSN) de St Marc est un hôpital communautaire
de référence, le premier dans son genre à avoir
un programme de résidence, avec une capacité de 170 lits
environ. Il dessert une population de252.000h, mais, vu que
l’hôpital départemental des Gonaïves est non fonctionnel,
la population fréquentant l’HSN a sensiblement augmenté.
Il offre des soins dans les quatre services de base et certains
services spécialisé dont l’orthopédie, la réhabilitation, etc...
L’hôpital St-Nicolas de St-Marc (HSN), de par sa situation
par rapport à la route Nationale #1, représente le centre hospitalier
le plus accessible pour ceux qui prennent le chemin
du grand Nord et l’Ouest.
Pendant la période de Décembre 2013 à Février 2014, la
Clinique externe d’orthopédie a reçu 669 patients dont 223
nouveaux cas de fracture et 174 anciens cas de fracture (fig.1). 46 patients en provenance du service d’urgence ont été
opérés le jour même de leur arrivée à l’hôpital.
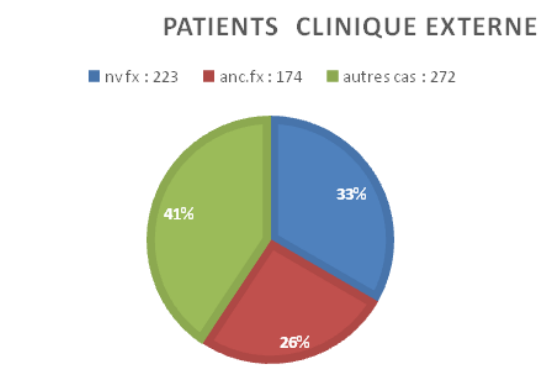 Fig. 1 : Données épidémiologiques en clinique externe à HSN
Fig. 1 : Données épidémiologiques en clinique externe à HSN
La population active (16-49 ans) est la plus affectée par les traumas en particulier les accidents de la voie publique qui constituent un véritable problème de santé publique. D’où des conséquences socio-économiques lourdes pour les familles (tableau 1).
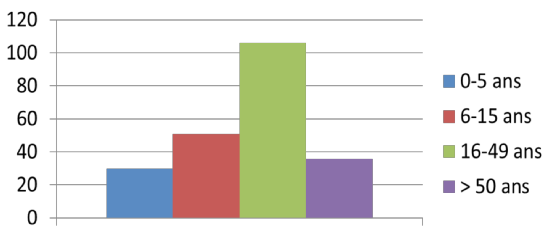 Tableau 1 : Répartition des traumatismes selon l’âge.
Tableau 1 : Répartition des traumatismes selon l’âge.
Généralement, les traumatismes sont liés à une augmentation de l’absentéisme au travail et une diminution de la productivité. Ce qui aggrave la situation socio-économique et même émotionnel de nos patients. D’où l’importance de l’approche holistique prônant la prise en charge globale du patient c’est-à-dire en considérant ses dimensions socioculturelles et psychologiques, en plus de la dimension biologique9. Il est important de considérer les aspects socioculturels du patient comme ses habitudes de vie (alcoolisme, tabac, drogues, violence), son accessibilité aux soins, ses croyances religieuses, son niveau de scolarité, sa profession, son statut économique, son adaptation environnementale et familiale5, 9. Aussi, du point de vue psychologique, faut-il évaluer les composantes affectives, cognitives et comportementales du malade comme ses sentiments, ses croyances, ses attentes, son type de personnalité et son comportement vis-à-vis de la santé (exercice physique, diète, tabac...)5. Ce sont autant de facteurs qui peuvent influencer sur l’état de santé, la survenue des accidents en plus de facteurs liés aux infrastructures. Par exemple, un accident de la route peut être vu comme la résultante d’équipement désuet (social) et d’inattention (psychologique) due peut être à une hypoglycémie ou somnolence (biologique). De même, l’accident peut entrainer des atteintes de l’organe interne (biologique), de la détresse psychologique et une baisse du revenu (social)5. C’est pourquoi tous ces aspects intéressent le médecin de famille (MF) dans son intervention.
Il travaille de concert avec l’orthopédiste, fait une bonne évaluation biologique et insiste sur les aspects psychosociaux. Après la prise de contact, le MF manifeste son empathie envers le malade, l’informe de son diagnostic, discute avec lui du plan de traitement en terme clair et précis et l’encourage à collaborer activement. Au cours de l’entretien, il essaie de comprendre les appréhensions du malade vis-à-vis de son trauma, les émotions ressenties (stress, anxiété, voire dépression) par rapport à l’accident, les attentes vis-à-vis de son médecin, les conséquences de son handicap passager ou permanent sur son fonctionnement quotidien, son retentissement socio-économique et familial et fournit un soutien psychologique au besoin. Il planifie les visites de suivi et coordonne les rendez-vous.
Il dépend de la nature du traumatisme, du type d’immobilisation effectuée au début du traitement, des complications et du degré de compliance du patient. Au cours des visites de suivi, le MF évalue l’efficacité du traitement, surveille les douleurs résiduelles, le degré de recouvrement afin de planifier le retour du patient à ses activités, entretient le patient sur les précautions à prendre pour éviter l’apparition d’autres lésions, de complications 8.Il planifie et coordonne des séances de physiothérapie et les rendez-vous si nécessaire avec l’orthopédiste pour une réhabilitation appropriée. Il s’assure de la réintégration sociale du malade et continue avec les séances de soutien psychologique au besoin et d’éducation sur la prévention.
Les accidents de la voie publique, liés surtout à l’affluence des motocyclettes, constituent la principale cause des traumatismes (fig. 2). C’est un problème de santé publique majeure à approcher sérieusement surtout par la sensibilisation de la population à laquelle participe les MF en éduquant leur patient, la vulgarisation et le respect des lois de la circulation, un système de contrôle et les infrastructures appropriées.
Du point de vue médical, on fait la supplémentassions en Ca2+, Vit D surtout chez les vieillards, les femmes ménopausées et les patients atteints d’ostéoporose. La prévention des chutes chez les vieillards et les accidents domestiques sont aussi autant de paramètres sur lesquels les MF insistent pour réduire la morbi-mortalité, les incapacités physiques et mentales liées aux traumatismes.
 Fig.2 : Risque accru de traumatisme.
Fig.2 : Risque accru de traumatisme.
On voudrait que les autorités concernées investissent dans les infrastructures routières, vulgarisent les lois de la circulation routière et adoptent des mesures appropriées pour faire respecter ces dernières
Les traumatismes
constituent l’un des
principaux motifs de
consultation à HSN.
Les accidents de la
voie publique en sont
la principale cause. La
prise en charge repose
essentiellement sur les
orthopédistes mais le
rôle des médecins de
famille, en ce qui a trait
à la prise en charge
holistique, l’identification
et la résolution
des problèmes pouvant
influencer négativement
le rétablissement
rapide du patient, la
coordination des soins
globaux et l’éducation
demeurent incontournables. Par ailleurs, réduire l’incidence de ces traumatismes
serait d’une importance capitale pour la population
en générale et les prestataires de soins. Car l’aspect précaire
de nos institutions sanitaires ne permet pas de répondre de
manière adéquate à ce genre de situation d’où la nécessité
d’insister sur les mesures préventives.
Ainsi nous avons tous un rôle à jouer que ce soit nous
autres prestataires de soins, l’état à son plus haut niveau,
les protagonistes directs des accidents de la voie publique
et la population en générale.